Salute e cura per la Organizzazione Mondiale della Sanità: quale interazione con i sistemi di cura delle società tradizionali?
Alla nostra terra,
Ai nostri avi
Alle generazioni future
La definizione di Salute dell’Organizzazione Mondiale della Sanità (OMS) si rifà a quella enunciata nel 1948, epoca di grandi ideali successiva alla Seconda Guerra Mondiale: «completo stato di benessere fisico, psichico e sociale e non solo assenza di malattia». Questa definizione è utopica, come scritto su molti testi, in quanto nega quella che è la natura dell’essere umano sottoposto a leggi abbastanza precise: nascere, crescere, essere adulti, invecchiare e morire. Pertanto, parlare di completo stato di benessere fisico ad una età più avanzata è quasi un paradosso, dal momento che spesso le persone anziane, nel nostro mondo contemporaneo, sono affette da una o più malattie croniche. La malattia, quindi, è presente in molte fasi della vita ed è connaturata con il nostro essere.
L’Organizzazione Mondiale della Sanità, nel 2006, ha ridefinito la salute come una risultante di stile di vita, aspetti e percezioni culturali ed età della persona: una definizione che, di fatto, si cala molto più nel reale, rispetto a quella del periodo postbellico.
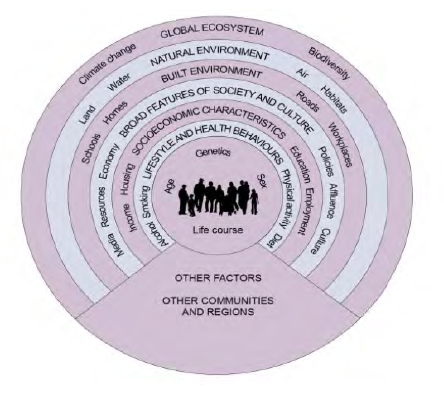
Per l’OMS, i determinanti della salute sono molteplici e partono dallo stile di vita, la genetica, l’età, il genere, le interazioni sociali, l’occupazione, la possibilità di avere una casa, l’accesso alle cure, per arrivare alla viabilità, la ricchezza posseduta, l’ambiente in cui si vive, la potabilizzazione delle acque, arrivando a considerare i fattori di tossicità da inquinamento dell’aria e del terreno e la ripercussione che i cambiamenti climatici hanno sulla salute. Ci troviamo di fronte a una concezione sistemica, di cui l’accesso alle cure e le cure stesse sono solo un aspetto – seppur fondamentale – in una realtà molto più complessa (Fig. 1).
Più che sulla salute (termine che deriva dal latino salvus, salvo) è interessante porre l’attenzione al significato che diamo a una sua concezione più profonda, il fluire della nostra esistenza: ed ecco che, accanto alle tre componenti classiche della definizione di salute – corporea, mentale e sociale – se ne aggiunge una quarta, quella spirituale-esistenziale.
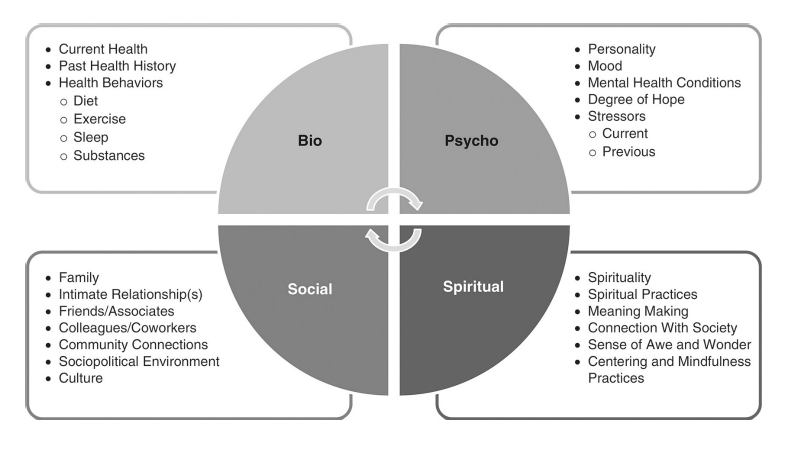
Il riduzionismo scientifico e medico della ricerca delle Evidenze, dimostrate e calcolate in numeri, cifre, statistiche e probabilità, ossia il modello imperativo e imperante nel contesto clinico negli ultimi trent’anni (Sackett et al 1996), ha dato vita a una rivoluzione inizialmente nascosta, ma ora visibile che vuole concepire la salute in un modo più ampio, narrativo, valoriale. Ecco quindi che la stessa OMS ha aggiunto un quarto quadrante al modello biologico (fatto di anamnesi, dieta, esercizi, sonno e sostanze), psicologico (composto da personalità, umore, condizioni mentali, gradi di speranza, eventi stressanti e passati) e sociale (famiglia, relazioni intime, amici, colleghi, connessioni con la comunità, ambiente sociopolitico e cultura): quello esistenziale e spirituale (Fig. 2).
Accanto a questioni legate alla spiritualità e alla sua pratica, al senso di stupore e meraviglia e al centrarsi in equilibrio con una consapevolezza di quanto accade dentro e fuori da sé (traduzione della parola spesso abusata mindfulness), c’è una variabile di importanza straordinaria: la costruzione del significato, il meaning making, che può spiegare perché compiamo alcune scelte, perché accettiamo o rifiutiamo quanto ci accade e come tutto questo si riverberi sul nostro insieme fisico e psichico. La nostra mente, nella maggior parte dei casi, è per sua natura “narrativa”, volta cioè alla ricerca di un significato: opera alla scoperta di relazioni causa-effetto. La parola “perché” appartiene alle sessantaquattro parole universali di significato del linguaggio umano (Goddard e Wierzbicka 2014): questo significa che in tutte le popolazioni del mondo questa parola esiste come prova della nostra programmazione cognitiva e logica a cercare il significato di fatti ed eventi, ovunque essi accadano.
Dal significato si passa allo scopo, al progetto di vita, alla spiegazione di quanto accaduto, per poi rivolgere il pensiero al presente e al futuro, qualsiasi questo possa essere. Senza significato si è nel caos, in balia degli eventi, tra cui anche la possibile malattia, che irrompe a incrinare il precedente equilibrio di salute. È attraverso l’attribuzione di significato che diventiamo resilienti e progettuali (Marini 2018).
Si fanno passi in avanti con uno scopo, che può essere quello più antico, connaturato alla nostra essenza; ma il fluire dinamico – perché la vita scorre, come tutto scorre, πάντα ρει – porta anche a cambiare il fine di quello che pensiamo, viviamo e sentiamo. Anche “cambiare” è una parola dal significato universale, a indicare la necessità del dinamismo: è impossibile stare fermi, immobili, perché le cose mutano come noi mutiamo in ogni istante. Viviamo e moriamo, detto con altre due
parole universali.
Andiamo avanti e vicino a significato, azzardiamo una parola quasi faticosa da pronunciare e scrivere, forse perché così bella da essere quasi un tabù: “felicità”. Partiamo da dove si fonda la nostra cultura, dal pensiero greco antico e in particolare da Erodoto, il filosofo del πάντα ρει, è anche il primo a coniare il termine eudaimonia, essere abitati da un buon demone. Cosa c’entra il demone? Ce lo spiega meglio Aristotele, e Carl Gustav Jung lo riprenderà nella sua psicoanalisi: il buon demone è quello che ci aiuta a trovare scopo e significato nella nostra esistenza. Non è facile trovarlo: seguendo il pensiero di Aristotele, di Jung e di un’altra eccellenza psicoanalitica, James Hillman, il buon demone si nasconde dietro ai continui bombardamenti e stimoli quotidiani, manipolazioni, labirinti di condizionamenti imposti da noi stessi perché mutuati da altri.
Eppure, il demone si fa sentire, e potremmo tradurlo con un termine un po’ più contemporaneo e di dimensione cristiana, il Talento. Solo se seguiamo il nostro Talento potremo auspicare all’eudaimonia, perché la nostra vita avrà un vero scopo. D’altro canto, anche la parabola dei talenti va in questa direzione: è un delitto seppellirli – sono monete e quindi preziosi, la vita è una e va vissuta sviluppando appieno il proprio Talento, la propria Indole, seguendo il proprio Buon Demone.
Il Talento non va sprecato.
Ecco, può arrivare l’età anziana con un corpo che non è certo in completo benessere fisico (come recitato nel “mantra” dell’OMS), ma riuscendo a dare un significato a quanto accaduto, riuscendo a capire se abbiamo seguito e insegnato a seguire il Talento e realizzato quello che il Talento ci ha permesso: dicono sia il segreto di una vita più felice e di un bilancio finale positivo.
Ho conosciuto e raccolto le narrazioni di persone disabili che vivono nell’impossibilità quasi completa di muovere il proprio corpo che hanno conquistato più eudaimonia di tanti individui normodotati: sembra un paradosso. La domanda «Perché a me questa malattia?» se la sono posta tutti, ma sono state le risposte di allora e di ora quelle che fanno la differenza. Se ci si muove dal senso di colpa proprio o assegnato ad altri per entrare in una dimensione più esplorativa, “cosa posso imparare da questa nuova condizione”, ecco che cambia la percezione. Su due aspetti fondamentali è quasi impossibile fare sconti: il primo è la gestione del grande dolore fisico, che se presente altera realmente le capacità di reazione, e la seconda il non essere lasciati soli, ma di essere accompagnati.
La solitudine imposta e non scelta è il peggior killer attualmente vivente e pervasiva della nostra società contemporanea: se nelle società tradizionali abbiamo visto comunità che si prendono cura a modo loro della persona malata, da noi non ci sono integratori e farmaci che tengano, la questione rilevante è la condizione non solo del nascere da soli e del morire da soli, ma dell’avere un’infanzia in solitudine come un invecchiamento isolato.
In questo giro attorno al mondo gli autori dei capitoli hanno voluto ricercare le diverse concezioni di salute in sette parti distanti del pianeta, per comprendere poi come si strutturano le soluzioni di cura.
Hanno anche analizzato quelle che sono le competenze richieste per diventare curanti e se queste cure si rivolgono a un unico individuo o a una collettività: e ancora si sono soffermati sulle tecniche di prevenzione e sui sistemi di pagamento. Vediamo di capire come integrare quanto visto nelle pagine precedenti alla nostra concezione di salute, non quella classica del modello riduzionista biomedicale, cogliendo l’insieme dei quattro quadranti, includendo anche il fattore esistenziale, lo scopo.
La salute come equilibrio con la natura e i suoi artefatti
La concezione di equilibrio si amplia e va a toccare temi che riguardano la sostenibilità: non è più solo l’equilibrio dell’individuo e fra individui, ma ne viene chiamato in causa uno più profondo, quello del livello di scambio energetico tra l’individuo, il prossimo, la comunità e la natura. Nei capitoli precedenti, la natura è onnipresente: è da essa che traiamo anche i sistemi per guarire (dal regno vegetale, soprattutto) e pertanto va amata e rispettata. Non solo, la natura è viva ed è animata.
L’equilibrio quindi si posta da un mero “affare di bilancio” di organi interni al nostro corpo per diventare un equilibro di vasi comunicanti aperti tra noi e l’ambiente esterno. I genetisti lo chiamerebbero relazione tra “genetica” ed “epigenetica”, in una visione molto darwinista della questione: non è possibile separare l’essere umano con la sua volontà dal suo ambiente.
Il rispetto dell’ambiente è alla base della salute: infrangere le regole della natura, ammazzare più animali del necessario, cogliere più frutti di quanti siano sufficienti per sfamare la comunità arreca danno: oggi questa si chiama sostenibilità ambientale – abbiamo solo cambiato nome a delle regole che i nostri antenati già conoscevano da millenni. Dai sistemi di salute tradizionali impariamo anche il recupero del tempo ciclico, legato all’alternanza, nei paesi dove questa è più marcata. Quello che il nostro sistema occidentale ha medicalizzato come disturbo stagionale dell’affettività, Seasonal affective disorder (SAD), non è altro che il rispetto fisiologico dei tempi della natura: dalla medicina cinese comprendiamo che l’energia va risparmiata in autunno per mantenere caldo il corpo durante l’inverno, perché poi l’energia Qi sarà massima in primavera. Stessa cosa ci insegna il sistema di salute dei nativi nordamericani. Eppure, per il SAD – il cui acronimo significa casualmente “triste” – sono prescritti psicofarmaci che generano dipendenza. Se diventiamo dipendenti, la naturale tristezza e lentezza dell’autunno, con la sua caducità – fall, in inglese – non verrà esperita, ma attutita con un edulcorante psichico che comporterà modifiche cerebrali. La primavera successiva non sarà quella che vorremmo perché questi edulcoranti psichici hanno cambiato i nostri circuirti neuronali, per tanto l’energia vitale potrà non risvegliarsi appieno.
Il nature deficit disorder, “disturbo da deficit di natura”, consiste nella convinzione che gli esseri umani, in particolare i bambini, trascorrano meno tempo all’aperto e questo si traduca in una vasta gamma di problemi comportamentali. Al contrario della SAD, questo disturbo non è riconosciuto in nessuno dei manuali medici per i disturbi mentali, come l’ICD-10 o il DSM-5. Il giornalista Richard Louv ha affermato che «il disturbo da deficit di natura non è inteso come una diagnosi medica, ma piuttosto come una descrizione dei costi umani dell’alienazione dal mondo naturale» (Louv 2005).
Louv afferma che le cause del fenomeno includono le paure dei genitori, l’accesso limitato alle aree naturali e il richiamo dei dispositivi elettronici. Una ricerca recente ha creato un ulteriore contrasto tra il numero in calo delle visite al Parco Nazionale negli Stati Uniti e l’aumento del consumo di media elettronici da parte dei bambini.
Per molti anni Louv è stato avversato dalla comunità scientifica, sino a quando Robert Zarr, pediatra della Unity Health Care di Washington, è rimasto colpito ascoltando Louv a una riunione dell’American Academy of Pediatrics, e in seguito leggendo il suo libro Last child in the woods (L’ultimo bambino nei boschi). Zarr è il fondatore e direttore medico di Park Rx America, un’organizzazione no profit che incoraggia i medici a prescrivere l’andare nei parchi; per alcuni stati, il sito web consente a un medico di cercare parchi vicino all’indirizzo di casa di una famiglia o con particolari servizi disponibili e di scrivere una prescrizione specifica, con il nome del parco, l’attività, la durata, la frequenza. I due scenari più comuni sono bambini in sovrappeso e adolescenti stressati, ansiosi e depressi.
Questa idea non è solo buon senso, ma si basa anche su quanto dimostrato dalla crescente letteratura scientifica, ossia che trascorrere del tempo all’aperto fa bene alla salute fisica e mentale. Gran parte di questa letteratura si concentra sugli adulti, con studi sulla popolazione che mostrano che una maggiore vicinanza alla natura è collegata a effetti positivi su una vasta gamma di problemi di salute, dall’obesità, ipertensione e diabete alla depressione e all’ansia, sebbene gran parte di la ricerca è ancora preliminare. Tutto questo nel 2018, a quasi quindici anni dalle prime indicazioni di Louv.
Anche in Norvegia è iniziata la prescrizione medica delle passeggiate nella natura per gli adulti ammalati. E se torniamo alle società tradizionali, non solo abbiamo imparato da loro quanto la natura fosse interconnessa, ma dai Mapuche del Sud America apprendiamo che le malattie dell’animo si sviluppano in città, rispetto alla campagna.
Il nuovo libro di Louv, Vitamin N, in italiano La Vitamina della Natura (Louv 2016), offre attività per genitori, comunità e scuole: l’esperienza della natura si rivela particolarmente utile per far riposare il cervello dal burn-out di guardare costantemente gli schermi, dei computer come dei cellulari, nell’onnipresente mondo digitale. Costa meno una passeggiata nella natura o prendere un antidolorifico o un antiipertensivo e continuare a produrre? Lascio al lettore la risposta: è questione di libero arbitrio e di possibilità.
Da che esistono i primi “artefatti” dell’essere umano, l’arte – come i dipinti delle Grotte di Lascaux (Fig. 3), dipinte probabilmente 17.500 anni fa – va a riprodurre molto spesso la natura.
Se non possiamo immergerci nella natura, possiamo imparare a usufruire dell’arte, che nelle società tradizionali ha spesso rappresentato una connessione con parti del loro ambiente naturale. Impariamo dalla rappresentazione degli animali da parte degli aborigeni australiani: sappiamo che l’arte è uno strumento che produce neurotrasmettitori che ci mettono a nostro agio; nei momenti di difficoltà, è istintivo cercare la connessione perduta con la natura. L’arte terapia, oggi promossa come strumento terapeutico dall’OMS, può portare i pazienti nei musei a godere dell’arte e i paesaggi dipinti nei luoghi di cura.

L’individuo e la comunità
Nella nostra pratica clinica assistenziale, le cure coinvolgono principalmente solo la persona affetta da una malattia. In due casi particolari, per legge e da linee-guida delle società scientifiche, è prassi chiamare in causa il resto della famiglia, o i tutori della persona. Il primo caso lo troviamo in neonatologia e in pediatria, dove spesso si parla di ambulatori “mamma-bambino” (la figura del padre è poco inclusa, anche se si inizia a parlare di presa in cura di genitore-bambino). Nei casi di nati prematuri, ad esempio, non solo ci si prende cura del neonato, ma si assiste anche la coppia genitoriale attraverso figure di aiuto. Il secondo caso è il lato estremo della vita, quello del morire: anche qui, le linee guida dell’OMS definiscono come fondamentale non solo la cura del paziente, ma anche quella
di tutto il nucleo familiare attorno alla persona che muore.
In mezzo a questi due estremi temporali, vi sono esempi di cura allargata al sistema famiglia: la terapia della famiglia in casi di sofferenza mentale – prassi che però non è mai decollata veramente, data la complessità di esecuzione nella nostra società, dove è difficile “mettere assieme” la famiglia intera. È risaputo che, in genere, chi soffre di una malattia o disagio mentale o spirituale non è che il fenotipo del genotipo familiare: chi manifesta un disagio vissuto in famiglia da “portatori sani”. Solo una persona diventa “quello che deve farsi curare”, gli altri intorno sono ritenuti, spesso erroneamente, “i sani”.
Dalle società tradizionali possiamo mutuare questo senso di comunità, di famiglia, di clan inteso nel senso positivo del termine, come luogo dove si trova sostegno e supporto: di più, da molte società africane abbiamo imparato che se un individuo è malato, va curata l’intera comunità. E questo accade in molte parti del mondo.
I rituali in cerchio – e ci riferiamo a quelli praticati dalle società native del Nord America, alle danze africane, alla trance siberiana, al Dreamtime aborigeno australiano – sono la prova del fatto che si fa terapia di gruppo perché l’individuo se non accompagnato, non riesce ad affrontare il percorso che lo
può riportare alla salute.
L’approccio nordamericano rispetto al consenso individuale è interessante, e in questo senso ci avviciniamo a quanto accade quotidianamente nelle nostre cliniche: se non c’è un atto di volontà a farsi curare da parte del singolo, non solo non si possono effettuare le cure, ma queste falliscono.
Ossia, bisogna volersi curare, voler guarire: questo comporta l’assunzione di responsabilità personali che partiranno dal cambiare stile di vita, chiedere aiuto, prendere le terapie necessarie. Tutto questo è in linea con la definizione di salute dell’OMS del 2006, che cita tra i fattori determinanti della salute anche “lo stile di vita”.
Rispetto all’individuo, le medicine tradizionali cinese e indiana spostano di nuovo l’asse sulla persona (come la nostra medicina, principalmente), lasciando la comunità estesa più sullo sfondo: il tema delle qualità manifeste dell’individuo secondo il sistema ayurvedico (Sattvas, tipo in equilibrio, Rajas, tipo in ansia, e Tamas, tipo inerziale) esprime il fatto che è la persona, nella sua unicità, a presentare certe caratteristiche. Di conseguenza, il sistema di cure sarà individualizzato; lo stesso vale per le qualità riscontrate nella medicina cinese, dove è compito del singolo, aiutato dal curante, trovare lo stato di equilibrio tra Yin e Yang. I due sistemi, ayurvedico e cinese, hanno a che fare con l’energia (prana e qi) e la sapiente amministrazione da parte del singolo di queste “energie” durante i periodi dell’anno e della propria vita. Nelle medicine tradizionali, la percezione del proprio corpo è un sapere che va sviluppato, mentre rimane poco esplorato nella medicina occidentale: noi parliamo di “silenzio del corpo” quando tutti gli organi sono in armonia, registrando quindi l’assenza della malattia e del dolore. Queste medicine fanno un passo oltre: insegnano ad ascoltare il proprio corpo, i suoi bisogni, a percepire con centinaia di sensi “segreti” che cosa sta accadendo all’interno del nostro sistema biologico e coerentemente con il mondo esterno.
La medicina ufficiale si occupa della percezione del corpo da quando ha inserito la mindfulness nelle cliniche come strumento di conoscenza di sé, e ha elaborato degli strumenti per misurare la percezione del corpo, come il Body Awareness Questionnaire (Shields et al 1989), il questionario della percezione corporea. Tranne che per le persone con disturbi alimentari, questa attenzione al corpo come risorsa energetica, che ha bisogno di cibo, sonno, e che sa presagire se prenderà l’influenza attraverso la lettura dei primi sintomi interni, è veramente poco nota nella pratica di gestione della propria salute.
Body Awareness Questionnaire (Shields, Mallory & Simon, 1989) – Questionario sulla consapevolezza corporea
Di seguito sono indicate alcune affermazioni relative alla tua sensibilità verso i normali, non emotivi processi del corpo. Per ciascuna affermazione, seleziona un numero da 1 a 7 che descriva in che modo tale affermazione corrisponda alla tua descrizione, e inserisci il numero corrispondente nel box a destra.
Non è per niente vero 1 2 3 4 5 6 7 È molto vero
- Noto delle differenze nel modo in cui il mio corpo reagisce ai vari cibi. ___
- Posso sempre dire quando prendo un colpo se diventerà o no un livido. ___
- So sempre quando ho sollecitato me stesso fino al punto in cui il giorno dopo sarò dolorante.___
- Sono sempre consapevole dei cambiamenti dei miei livelli di energia quando mangio certi cibi. ___
- So in anticipo quando per prendere l’influenza. ___
- So di avere la febbre senza misurare la temperatura. ___
- Posso distinguere la differenza tra la stanchezza per fame e la stanchezza per carenza di sonno. ___
- Posso accuratamente prevedere a che ora la mancanza di sonno mi raggiungerà. ___
- Sono consapevole di un ciclo nel mio livello di attività durante il giorno. ___
- Non noto ritmi e cicli stagionali nel modo in cui funziona il mio corpo. ___
- Appena mi sveglio al mattino, so quanta energia avrò durante il giorno. ___
- Posso dire quando vado a letto quanto bene dormirò quella notte. ___
- Noto reazioni del corpo distinte quando sono stanco. ___
- Noto specifiche risposte del corpo ai cambiamenti del meteo. ___
- Posso preveder di quanto sonno necessito la notte per svegliarmi riposato. ___
- Quando le mie attività abituali cambiano, posso prevedere molto accuratamente come influenzeranno il mio livello di energia. ___
- Sembra che ci sia un tempo migliore per me per andare a dormire la notte. ___
- Noto specifiche reazioni del corpo all’essere molto affamato. ___
In tutte le società affrontate, rimane di sottofondo il rispetto delle regole biologiche, sociali, della natura, della comunità, del proprio ruolo: la trasgressione di tali regole genera la malattia.
I tabù antichi e moderni
Non dobbiamo dimenticare che fino al Seimila a.C. circa eravamo principalmente un popolo di cacciatori-raccoglitori, e che solo da qualche millennio siamo diventati stanziali, trasformandoci in agricoltori e allevatori. Questo però non è un dato universale: le società aborigene australiane, così come molte società siberiane, africane, nord e sudamericane, sono rimaste nomadi, dunque in movimento sul territorio a seconda del clima, della caccia e delle risorse possibili.
Nelle foreste, in prossimità dei fiumi e nei deserti si rischiava la vita: probabilmente è stato anche grazie a questo pericolo costante che si sono sviluppate le tecniche di cooperazione tra gli individui.
La competizione non era utile a superare da soli la notte nel deserto (Ballat e Campling 2011); la competizione nella caccia è stata sostituita da un pensiero cooperativo per suddividersi le attività quotidiane, in relazione al ritmo circadiano e alla natura circostante, capace di produrre estasi, ma
anche piena di insidie.
I tabù hanno rappresentato quell’insieme di regole che hanno permesso alle società di svilupparsi e di sopravvivere. Citando la Treccani, il tabù è «in etnologia e in storia delle religioni, interdizione o divieto sacrale di avere contatto con determinate persone, di frequentare certi luoghi, di cibarsi di alcuni alimenti, di pronunciare determinate parole, imposti per motivi di rispetto, per ragioni rituali, igieniche, di decenza o per altri motivi. In psicanalisi, il termine indica ogni atto proibito, oggetto intoccabile, pensiero non ammissibile alla coscienza, come nel caso emblematico dell’incesto».
Vi sono dei tabù logicamente correlati all’ambiente circostante: ad esempio, cacciare il coccodrillo più grande avrebbe potuto significare la vendetta di tutti gli altri coccodrilli e quindi rischiare di far sparire la comunità. La pulizia era un tabù preventivo e legato all’igiene, come evitare di mangiare certe piante in quanto velenose era un altro tabù comune; la comunità poteva già aver esperito che qualche antenato era morto per aver assaggiato per la prima volta un’erba ignota. Nel metalinguaggio semantico naturale, le tre parole universali “tipo”, “come” e “non” stanno a identificare i tipi di cose esistenti in natura e gli aspetti di similarità e quindi, al contrario l’esclusione, “non come”. Il linguaggio è il codice potente con cui queste informazioni venivano e sono ancora dette.
Ma vi è un tabù più inconscio, dettato dalla visceralità delle emozioni dell’essere umano, come a prevenire i legami incestuosi: anche nelle società dove non c’è una madre o un padre di riferimento, il tabù del possibile incesto è prevenuto attraverso la scelta del matrimonio esogamico, per cui si devono sposare figli di famiglie esterne al gruppo. Gelosia, senso di proprietà – altra locuzione universale del metalinguaggio semantico naturale, “è mio” – sono qualità pervasive dell’essere umano sul pianeta: la psicoanalisi lo ha afferrato molto bene, così come lo avevano subito colto gli scrittori di “tragedie greche” che parlavano proprio di fini “tragiche”, ad esempio nell’Edipo Re (incesto madre-figlio), in Cassandra (rapporto morboso padre e figlia) e in Medea, dove viene toccato un altro tabù, l’infanticidio da parte della madre. Parliamo quindi tabù eterni, sempre vivi che accompagnano lo sviluppo dell’essere umano anche nell’attualità. Infrangere questi tabù così profondi, se allora comportava l’uccisione di chi aveva rotto la regola, oggi comunque comporta malattia e dolore per l’intera comunità, e quindi è l’intera comunità a dover essere presa in cura.
Se altri tabù sono “passati di moda”, nella nostra società occidentale ve ne sono di nuovi. Rimane l’infanticidio, accompagnato dalla violenza sui bambini, e più in generale la violenza su uomini e donne e tutti gli atti criminosi, ma vi sono altri neonati tabù: essere depressi, malati, disabili, invecchiare – per non dire morire – sono le nuove regole, in questa società che, nella sua deriva, sta andando verso un “regime distopico” che richiede un Dio o una Dea sempre bello/a, giovane, e felice.
La povertà e il fallimento sono altri tabù sociali: ne sono un chiaro esempio gli spot pubblicitari che ambientano i loro slogan in luoghi stupendi che solo persone ricche si possono permettere e inquadrano uomini (per lo più) e donne (di meno) di successo. Insomma, le aspirazioni dell’essere umano diventano titaniche e sproporzionate rispetto al singolo, alla comunità e al pianeta: la forbice tra ricchezza e povertà continua ad aumentare, mentre la terra rimane troppo spesso un bene di consumo, un oggetto, più che un soggetto vivente che ci ha donato la vita.
Dati del World Economic Forum, Rapporto Oxfam 2018:
- L’82% dell’incremento della ricchezza globale registrato nel 2017 è stato appannaggio dell’1% della popolazione più ricco, mentre il 50% più povero della popolazione mondiale non ha beneficiato di alcuna porzione di tale incremento.
- L’1% più ricco della popolazione continua a detenere più ricchezza del restante 99%.
- Due terzi della ricchezza dei più facoltosi miliardari del mondo sono ereditati o frutto di rendita monopolistica ovvero il risultato di rapporti clientelari.
- Nei prossimi 20 anni le 500 persone più ricche del pianeta lasceranno ai propri eredi oltre 2.400 miliardi di dollari, un ammontare superiore al PIL dell’India uno dei Paesi più popolosi del pianeta con 1,3 miliardi di abitanti.
- Tra il 1995 e il 2016 il numero di persone che vivevano in estrema povertà con meno di 1,90 dollari al giorno si è dimezzato, eppure ancora oggi più di metà della popolazione mondiale vive con un reddito insufficiente che oscilla tra i 2 e i 10 dollari al giorno.
- Sette cittadini su dieci vivono in un Paese in cui la disuguaglianza di reddito è aumentata negli ultimi 30 anni.
- Nel 2016 erano 40 milioni le persone “schiavizzate” nel mercato del lavoro, tra cui 4 milioni di bambini.
- Solo nel 2016, le 50 più grandi corporation mondiali hanno impiegato lungo le proprie filiere produttive una ‘forza lavoro di 116 milioni di invisibili’, il 94% della loro forza lavoro complessiva.
- A livello globale si stima che nel 2017 erano 1,4 miliardi le persone impiegate in lavori precari, oltre il 40% degli occupati totali.
- Quasi il 43% dei giovani in età lavorativa a livello globale risulta disoccupato o occupato ma a rischio di povertà. In Italia il tasso di disoccupazione giovanile (18-24 anni) a novembre 2017 era del 32,7%.
- A livello globale le donne subiscono in media un divario retributivo del 23% ed hanno un tasso di partecipazione al mercato del lavoro del 26% più basso rispetto agli uomini. Persino tra i ricchi si registra una sostanziale disparità di genere, 9 su 10 miliardari sono uomini.
- Un Amministratore Delegato di una delle 5 principali compagnie del settore dell’abbigliamento guadagna in 4 giorni ciò che una lavoratrice della filiera di produzione in Bangladesh guadagna nella sua intera vita lavorativa.
Sappiamo che la salute ha come determinanti anche i fattori che riguardano il reddito, la disponibilità di un alloggio, la viabilità e la salubrità dell’ambiente circostante – un equilibrio complesso che le società tradizionali cercavano di preservare: se si prende, si deve anche restituire.
Tre sono le Grazie; una dà, l’altra prende e restituisce alla prima, che dà nuovamente, la seconda prende e così via, in un girotondo senza fine (Fig. 4). L’aspetto più profondo è rappresentato dal fatto che la Grazia non ridà alla prima persona che ha donato, ma a un terzo, in modo da fare circolare la ricchezza e non trattenerla in un rapporto esclusivo: la ricchezza fuoriesce, circola, popola il mondo.

Prevenzione e trattamento
Così preziosa è la salute che diciamo “salute” alle persone, augurando loro di star bene (magari anche senza porre attenzione a questa parola); in inglese il termine heal (guarire) ha a che fare con la radice holy (sacro). La stessa parola whole (tutto) è legata a heal; e ancora, wealth (benessere) è anch’esso legato a health. Insomma, la salute è una ricchezza, un dono e come tale va preservato: se visitiamo le società tradizionali, possiamo dire che queste avevano ben capito come fosse indispensabile curare il proprio equilibrio, e come la cura del corpo fosse un fattore fondamentale non solo per trattare le malattie, ma anche per prevenirle.
In tutte le società che abbiamo osservato, c’era e c’è grande consapevolezza e fierezza del corpo.
Nella medicina tradizionale cinese, in particolare, troviamo un elemento che va oltre questa generica attenzione: «la malattia non dovrebbe accadere, è il segno che la prevenzione ha fallito», e ancora «non importa quanto si è longevi» nel nostro senso occidentale «ma come si è vissuto ogni singolo istante di vita, in buona salute». Tutto il sistema di medicina tradizionale cinese è volto a prevenire i disequilibri, con delle regole chiare per il sistema emozionale degli organi interni, e di interazione con l’ambiente esterno. Il medico non viene pagato se il paziente si ammala; al contrario, se le persone si ammalano significa che il medico non sa fare il suo lavoro.
Siamo nel pieno dei tanto raccomandati “stili di vita”, che costituiscono quella che nel cosiddetto percorso diagnostico, terapeutico e assistenziale viene definita come prevenzione primaria. Ogni atto di cura avrà delle ripercussioni possibili sul nostro organismo e sulla nostra psiche, e – soprattutto nel nostro attuale sistema medico – ogni operatore inserito in un sistema sanitario farà prevenzione assieme ai suoi colleghi di équipe di cura multidisciplinari. Oggi abbiamo i Medici di Medicina Generale (General Practitioners), che dovrebbero essere i “tutori della nostra salute” e quindi operare la prevenzione delle malattie verso cui saremo esposti, dato l’allungamento della speranza di vita grazie ai traguardi della nostra medicina. E se invece dei medici di medicina generale avessimo i
“medici di prevenzione generale” (in inglese, General Prevention Practitioners): personalmente credo possa essere una strategia illuminata per insistere di più sulla prevenzione, nulla togliendo alla parola “medico”, che in italiano continua ad esistere.
Come fare prevenzione? La prima regola è l’ascolto, troppo disattesa, la comprensione di quello che alla persona dà felicità – e ritorno qui all’eudaimonia – e linguaggi di cura molteplici, non solo per il corpo, ma anche per la mente e l’anima. Nei paesi occidentali, il sistema sanitario ha burocratizzato il ruolo del medico, in particolare del medico di medicina generale, rendendolo un prescrittore di esami e ricette. La prevenzione, dunque, inizia dalla relazione con il curante: ascolto, comprensione e risposta, in un circolo virtuoso che se ben funziona si allarga anche alla comunità, intesa come la fonte degli stimoli di vita e di significato sia per la persona (non la chiamiamo ancora paziente, perché siamo in fase di prevenzione) sia per il medico.
Le competenze del curante
I nostri percorsi per diventare curanti (medici, infermieri, psicoterapeuti o qualsiasi altra professione di aiuto) sono basati su lezioni teoriche che durano diversi anni e su tirocini pratici. A seconda delle facoltà, vi sono dei test di ammissione per valutare la cultura generale e la predisposizione a essere un buon medico. Ricordo che una mia cara amica era stata scartata dal primo test perché considerata “troppo sensibile” nelle risposte al test; ha rifatto il test l’anno successivo, avendo sicuramente compreso come “ingannare” le domande sulla sensibilità, e ora è un chirurgo di chirurgia addominale estremamente empatico, cordiale e richiesto dai pazienti.
Nelle professioni sanitarie, i test non vogliono persone sensibili, empatiche ed emozionabili: sono impostati soprattutto per valorizzare competenze logico-cognitive. Michel Foucault, filosofo e storico della scienza, aveva ben descritto le regard medical, “lo sguardo medico”: uno sguardo distaccato che permette di parlare in modo tecnico di segni e sintomi, di organo e delle sue parti, ma pone quasi come un tabù il parlare della persona intera, portatrice di suoi valori, interessi, progetti, ricordi e emozioni (Foucault 1963). Ecco forse il tabù più occulto che ha attraversato la professione sanitaria: il parlare dell’individuo come essere indivisibile, e non diviso nelle specialità degli organi, nei suoi costituenti biologici e microscopici recettori. È sul distacco, come sulle competenze logico-cognitive, che vengono selezionati i medici all’ammissione di un lungo percorso di studi.
Altro mondo è invece il “curriculum vitae” necessario per diventare curante, medico o qualsiasi altra professione di cura nelle società tradizionali che abbiamo esaminato. Premesso che nessun curante si “improvvisa”, alla chiamata – in sogno, attraverso le visioni, attraverso sensibilità e attitudini notate dalla comunità intera – segue un intenso periodo di iniziazione, che però non parte con la lista delle malattie o l’elenco di erbe che la natura autoctona del luogo offre, ma con la conoscenza della sofferenza: non quella degli altri, ma la propria. In Australia il rito di scarnificazione in grotta, con un dolore fisico da sopportare, con la riemersione dalla grotta come Resurrezione, ma non più della persona di prima, del vero curante è dimostrativo di come per essere dei bravi curanti bisogna avere sofferto del male fisico. Aver avuto un trauma. In Africa, vengono chiamati sciamani anche alcuni di quelli che – seguendo il nostro DSM – chiameremmo persone schizoidi affette da allucinazioni. Per la trance siberiana come per i curanti del Nord e del Sud America, il rito è fatto di allontanamento, solitudine, prove da superare nella natura- seguendo principalmente le fasi del Viaggio dell’Eroe (Fig. 5).
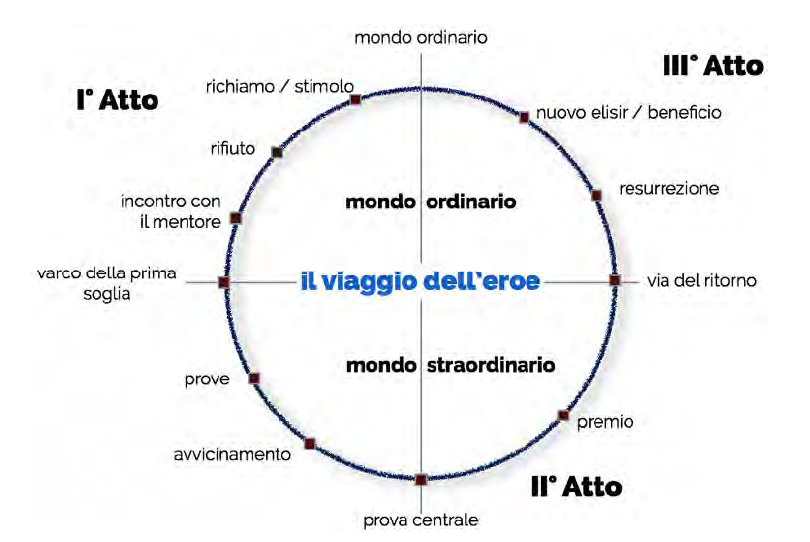
Il viaggio dell’eroe ha un primo richiamo, un dubbio sull’essere prescelto, un mentore che accompagna in un luogo fino alla soglia di un altro mondo – in Siberia, gli sciamani parlano proprio del Mondo di Sopra e del Mondo di Sotto, in Australia e in Nord America l’altro mondo è la grotta; in Sud America si ha accesso all’altro mondo attraverso le sostanze assimilate, e qui la persona inizia a confrontarsi con le proprie fragilità, paure e demoni cattivi. Queste prospettive ci suggeriscono che, per poter essere d’aiuto e guarire gli altri, bisogna aver superato delle difficoltà fisiche e psichiche: solo così si potrà creare un vero legame di autenticità, di fiducia, ma soprattutto di autorevolezza e non di autorità.
Anche l’ayurveda – seppure in modo non così traumatico – richiede che il praticante delle tecniche ayurvediche conosca la lingua in cui sono scritti i testi sacri (quindi il sanscrito), che conosca lo yoga e che lo pratichi, e che effettui meditazione quotidiana compassionevole sulle persone e sulla natura delle cose. La medicina ayurvedica richiede dai tre ai sei anni di studio, ma obbliga a una formazione permanente, come la nostra.
E arrivando alla medicina tradizionale cinese, che ci appare quella più simile alla nostra in termini di distacco tra medico e paziente, scopriamo che al primo livello della formazione di un medico ci sono le competenze sulle relazioni interpersonali.
Le competenze relazionali interpersonali richieste nella medicina tradizionale cinese
- Parlare efficacemente, usando una terminologia appropriata.
- Scrivere in modo efficace, utilizzando una terminologia appropriata.
- Comprendere le informazioni scritte.
- Comprendere le informazioni presentate oralmente.
- Rispondere alla comunicazione non verbale.
- Rispondere a fonti di conflitto interpersonale.
- Adattare lo stile di comunicazione in risposta alle esigenze del destinatario.
- Garantire l’efficacia della comunicazione.
- Comunicazione con integrità professionale.
- Mostrare compassione verso i pazienti.
- Facilitare un’onesta comunicazione reciproca
- Incoraggiare il paziente ad assumersi la responsabilità della propria salute.
L’ultimo punto è indicatore su quanto sia importante la prevenzione. Gli altri punti restano fondamentali, e indicano competenze che devono essere apprese prima del qi, degli organi, dei cinque elementi. Da noi – eccezion fatta per alcuni neonati corsi di Medical Humanities, medicina narrativa e comunicazione – queste non sono materie d’esame nei corsi di medicina e scienze infermieristiche.
Le gradazioni sono molteplici: vanno dalle ferite inflitte in alcuni giovani futuri guaritori in Australia, ai riti di iniziazione in Africa, America e Siberia, alla meditazione e consapevolezza compassionevole dell’altro. D’altra parte, si parla del trauma necessario per essere un buon curante anche nella psicoterapia junghiana. Non si è curanti competenti se non si riesce a stabilire una connessione quasi “animica” con l’altro. Ecco, così come le tecnologie occidentali hanno molto da insegnare alle medicine tradizionali, noi abbiamo veramente tanti mondi da imparare.
La sostenibilità delle cure
In Africa, se lo sciamano medico riceve un compenso in denaro, perde i suoi poteri divinatori: è la comunità che ha l’obbligo di prendersi cura del sostentamento dello sciamano. Lo stesso vale tra gli aborigeni australiani. In Nord America, Sud America e Siberia, il compenso è previsto, ma è un oggetto, un simbolo, un dono che deve essere qualcosa di prezioso della persona. In Cina, la prassi era quella di corrispondere l’onorario al medico, fin tanto che si stava in salute. Non appena il paziente stava male, il pagamento veniva interrotto e sospeso fino ad avvenuta guarigione; il medico, inoltre, doveva appendere una lanterna alla porta della propria casa quando un paziente moriva, indicando a tutti il proprio fallimento. Per il sistema ayurvedico, dove la purificazione e l’equilibrio sono l’obiettivo finale, si chiede un compenso per la propria competenza medica, che serve a mantenersi con soddisfazione in vita, ma non si può richiedere un profitto smodato. Questo sarebbe disequilibrio, e quindi non ammesso dalla filosofia su cui poggia il sistema salute.
Osserviamo quindi che in molti casi il sistema di salute è “pubblico”, quando medici e curanti sono sostenuti dalla comunità, in altri privato ma con un preciso riferimento all’esito di salute (potremmo dire meritocratico, come in Cina), e privato ma volto al raggiungimento del “pareggio di bilancio” (equilibrio e non profitto), come in India.
Il profit aggressivo è bandito dalle medicine tradizionali classiche, e questo è un punto in comune con i principi dell’OMS che, nell’ambizione dei diritti umani, desidera che la salute e l’accesso alle cure siano beni pubblici.
I rimedi di cura che abbiamo letto nelle pagine di questo libro sono più o meno grossolani, più o meno raffinati, più o meno logici secondo il nostro schema cognitivo di cosa è logico: in generale sono sistemi a basso impatto ambientale, a basso consumo tecnologico, ma che richiedono una svolta di paradigma – prima tra le quali, il recupero del significato dell’essere umano, come persona, nella sua comunità, nella natura e nel cosmo. È la bellezza di questi approcci, che partono in alcuni casi dall’anima per arrivare al corpo, in altri dal corpo per arrivare alle emozioni e all’anima, che dà ampio respiro al nostro concetto di salute.
Gli spazi di interconnessione sono quasi infiniti: basta buona volontà, apertura mentale e competenza transdisciplinare.
Un poco ci riguarda
Il movimento della luna,
Il nostro corpo è d’acqua
Nuvole tra poco.
– Franco Arminio